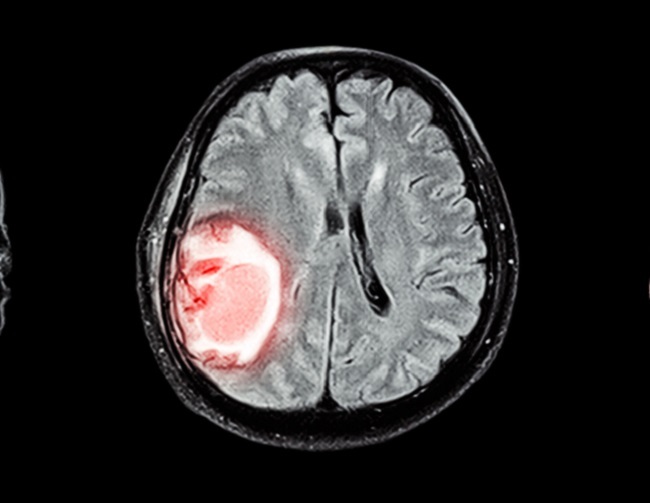
Selama ini, terdapat dogma yang menganggap bahwa penurunan tekanan darah pada fase akut stroke hemoragik dapat menyebabkan perburukan iskemia pada area perihematoma. Tekanan darah sangat sering meningkat pada kasus stroke hemoragik akut. Hal ini diduga disebabkan adanya peningkatan tekanan intraserebral, hipoksia, nyeri, stress akibat stroke, serta riwayat hipertensi sebelumnya.[1,2]
Keraguan Terkait Penurunan Tekanan Darah pada Fase Akut Stroke Hemoragik
Beberapa studi observasional lama telah mengaitkan penurunan tekanan darah pada fase akut stroke hemoragik dengan penambahan ukuran hematoma dan iskemia perihematomal. Dalam suatu studi yang melibatkan 117 pasien dengan perdarahan intraserebral supratentorial, didapatkan bahwa penurunan tekanan darah berkaitan dengan penambahan ukuran hematoma dan deteriorasi neurologis dini.[3]
Lebih lanjut, dalam sebuah studi kohort retrospektif dilakukan evaluasi hubungan antara pola sirkadian tekanan darah dan mortalitas pada 1040 pasien stroke hemoragik yang dirawat di ICU. Dalam analisis, didapatkan bahwa penurunan ekstrem tekanan darah berkaitan dengan peningkatan mortalitas.[4]
Meski demikian, telah ada beberapa uji klinis (RCT) yang menunjukkan bahwa penurunan tekanan darah pada stroke hemoragik adalah pendekatan yang aman dan bermanfaat. Sebagai contoh, dalam studi INTERACT2 yang melibatkan 2.800 pasien, penurunan tekanan darah intensif menghasilkan luaran fungsional yang lebih baik tanpa peningkatan kejadian efek samping serius, walaupun tidak secara signifikan menurunkan mortalitas atau disabilitas berat pada 90 hari,[5]
Manfaat Penurunan Tekanan darah pada Fase Akut Stroke Hemoragik
Uji klinis ICH ADAPT mencoba membahas mengenai kekhawatiran terjadinya iskemia pada area perihematoma jika tekanan darah diturunkan secara akut pada pasien stroke hemoragik. Studi ini menyimpulkan bahwa reduksi tekanan darah pada stroke hemoragik tidak mempengaruhi rerata aliran darah serebral pada area perihematoma dan tidak menjadi presipitasi iskemia serebral.[6]
Hasil serupa ditemukan dalam studi INTERACT3, yang merupakan uji klinis acak multinasional berbasis rumah sakit. INTERACT3 menilai efikasi dari care bundle berupa penurunan tekanan darah intensif dini, kontrol glukosa, pengendalian demam, dan koreksi cepat gangguan koagulasi. Studi ini melibatkan lebih dari 7.000 pasien di 121 rumah sakit dari berbagai negara, terutama negara berpendapatan rendah dan menengah.
Hasil uji klinis INTERACT3 menunjukkan bahwa penerapan care bundle dalam beberapa jam pertama setelah onset gejala secara signifikan memperbaiki luaran fungsional pasien pada 6 bulan (berdasarkan pergeseran skor modified Rankin) serta menurunkan kejadian efek samping serius dibandingkan perawatan biasa.[7]
Lebih lanjut, sebuah meta-analisis mengevaluasi efek penurunan tekanan darah intensif berdasarkan data dari 8 RCT yang melibatkan lebih dari 6.100 pasien. Hasilnya menunjukkan bahwa penurunan tekanan darah intensif hingga target <140 mmHg dapat menurunkan risiko pembesaran hematoma pada fase awal stroke, meskipun tidak ditemukan berdampak pada luaran klinis jangka panjang, mortalitas, disabilitas berat, ataupun luaran fungsional.[8]
Rekomendasi Penurunan Tekanan Darah pada Stroke Hemoragik Menurut Pedoman Klinis
American Heart Association/American Stroke Association merekomendasikan bahwa penurunan tekanan darah pada stroke hemoragik akut harus dilakukan secara dini, terkontrol, dan stabil, dengan menghindari fluktuasi besar tekanan darah sistolik. Rekomendasi terkait penurunan tekanan darah pada pedoman tersebut antara lain:
- Pada pasien dengan perdarahan intraserebral derajat ringan hingga sedang dan tekanan darah sistolik (SBP) awal 150–220 mmHg, penurunan SBP ke target 140 mmHg (dipertahankan dalam rentang 130–150 mmHg) dinilai aman dan berpotensi memperbaiki luaran fungsional. Terapi sebaiknya dimulai dalam 2 jam sejak onset dan mencapai target dalam 1 jam.
- Sebaliknya, pedoman ini menekankan kehati-hatian pada pasien dengan perdarahan intraserebral derajat berat, volume besar, atau yang memerlukan tindakan bedah, karena keamanan dan manfaat penurunan tekanan darah intensif pada kelompok ini belum jelas.
- Pada seluruh pasien perdarahan intraserebral, terlepas dari derajatnya, penurunan SBP hingga <130 mmHg tidak dianjurkan karena berpotensi merugikan, termasuk peningkatan disfungsi fungsional dan efek samping ginjal, tanpa manfaat klinis tambahan.[9]
Kesimpulan
Penurunan tekanan darah pada fase akut stroke hemoragik masih menjadi sebuah kontroversi. Beberapa studi observasional menunjukkan bahwa penurunan tekanan darah pada kasus stroke hemoragik membawa efek buruk, termasuk peningkatan mortalitas. Sebaliknya, beberapa uji klinis menunjukkan adanya manfaat penurunan tekanan darah, seperti perbaikan luaran fungsional, meskipun tidak ditemukan manfaat terkait mortalitas dan disabilitas berat pada jangka lebih lama.
Pedoman klinis oleh American Heart Association/American Stroke Association tidak merekomendasikan penurunan tekanan darah sistolik (SBP) <130 mmHg. Pada pasien dengan perdarahan intraserebral derajat ringan-sedang, penurunan SBP ke target 140 mmHg (dipertahankan dalam rentang 130-150 mmHg) bisa dipertimbangkan dan berpotensi memperbaiki luaran fungsional. Sebaliknya, pada kasus derajat berat, perdarahan volume besar, atau pasien yang memerlukan tindakan bedah, manfaat penurunan tekanan darah masih dianggap tidak jelas.
Direvisi oleh: dr. Bedry Qintha