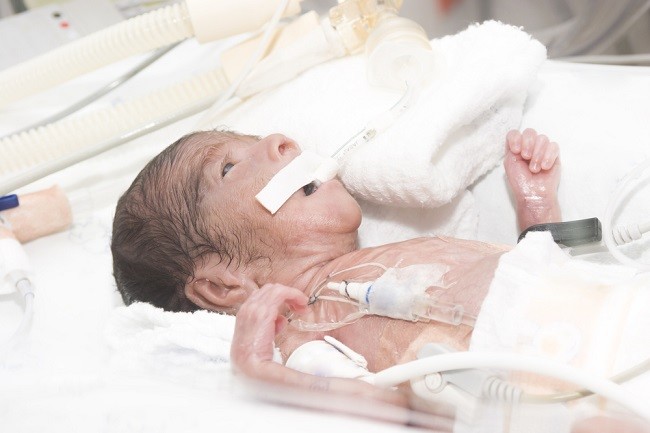
Pedoman asupan nutrisi sangat diperlukan bagi bayi prematur untuk memastikan tidak terjadinya gangguan pertumbuhan dan perkembangan, serta meningkatkan kemampuan kognitif ketika dewasa.
Bayi prematur merupakan bayi yang lahir dengan usia gestasi kurang dari 37 minggu. Berikut akan dibahas mengenai pedoman bayi prematur yang dirawat di NICU dan membutuhkan nutrisi tambahan karena mereka belum cukup berkembang untuk menyusu, baik ASI maupun dari botol.
Metode, Waktu, dan Frekuensi Pemberian Nutrisi
Aspek pedoman pertama adalah mengenai metode pemberian nutrisi dan waktu pemberian, serta frekuensi pemberian apakah secara kontinu atau intermiten.
Metode Pemberian Nutrisi
Pemberian makanan melalui jalur enteral menggunakan pipa nasogastrik terbukti aman dan lebih diutamakan dibandingkan pemberian nutrisi melalui jalur parenteral karena jalur parenteral memiliki risiko komplikasi yang lebih tinggi, seperti infeksi, sepsis, dan komplikasi lain yang berkaitan dengan pemasangan kateter.
Namun, pemberian nutrisi melalui jalur parenteral dapat menjadi terapi tambahan pada beberapa kasus kritis. Pemberian nutrisi melalui jalur enteral juga tidak meningkatkan risiko NEC (Necrotizing Enterocolitis). Pemberian nutrisi dapat dilanjutkan secara oral setelah bayi menguasai gerakan menghisap dan menelan.[1,2]
Waktu Pemberian Nutrisi
Selain itu, pemberian nutrisi sedini mungkin lebih baik daripada ditunda. Peningkatan volume asupan nutrisi melalui jalur enteral secara cepat juga lebih baik jika dibandingkan dengan peningkatan volume nutrisi yang lamban. Berdasarkan penelitian, peningkatan volume nutrisi sebanyak 30-40 ml/kg per hari tidak meningkatkan risiko NEC jika dibandingkan dengan 15-24 ml/kg per hari.
Peningkatan volume pemberian nutrisi yang lamban pada bayi prematur tidak disarankan karena menunda tercapainya pemberian nutrisi melalui jalur enteral secara penuh dan meningkatkan risiko infeksi dari jalur parenteral.[3,4]
Frekuensi Pemberian Nutrisi
Pemilihan memberikan asupan nutrisi secara kontinu (continuous) atau secara berselang/intermiten masih menjadi perdebatan. Namun, berdasarkan hasil dari beberapa penelitian, metode pemberian asupan nutrisi secara berkelanjutan (continuous) menghasilkan laju pertumbuhan yang lebih cepat secara signifikan serta tercapainya pemberian nutrisi melalui jalur enteral secara penuh dalam waktu yang lebih singkat.
Selain itu, metode pemberian asupan nutrisi secara berkelanjutan (continuous) pada bayi prematur dengan berat badan kurang dari 1.500 gram terbukti dapat meningkatkan berat badan bayi secara lebih cepat dan mempersingkat durasi rawat inap di rumah sakit. Oleh karena itu, pemberian nutrisi dengan metode berkelanjutan (continuous) secara logis lebih dianjurkan bagi bayi prematur sampai bayi dapat menguasai gerakan menghisap dan menelan.[1-6]
Metode Pemberian Nutrisi pada Kondisi Khusus
Pemakaian ventilator maupun Continuous Positive Airway Pressure (CPAP) tidak menjadi penghalang bagi pemberian nutrisi pada bayi prematur yang dilakukan melalui jalur enteral. Berdasarkan penelitian, pemakaian ventilator tidak meningkatkan risiko terjadinya refluks gastroesofageal sehingga penggunaan ventilator tidak menjadi kontraindikasi untuk pemberian nutrisi melalui jalur enteral bagi bayi prematur dengan berat badan yang sangat rendah.[7]
Pilihan Asupan Nutrisi
Air Susu Ibu (ASI) merupakan pilihan pertama untuk asupan nutrisi bagi bayi prematur. ASI terbukti dapat menurunkan risiko Necrotizing Enterocolitis (NEC), sepsis dan late-onset sepsis, memiliki manfaat untuk perkembangan sistem kardiovaskular, sistem syaraf, pertumbuhan tulang dan perkembangan lainnya.
Pilihan kedua adalah ASI yang berasal dari donor ASI dan sudah melalui proses pasteurisasi. ASI dari donor yang sudah melalui proses pasteurisasi harus melalui proses skrining untuk HIV, virus Hepatitis C, antigen hepatitis B (HBsAg), virus penyakit menular seksual dan bakteri lainnya.
Ibu pendonor ASI juga harus melalui proses skrining untuk penyakit-penyakit menular, virus dan bakteri tersebut dalam kurun waktu 6 bulan sejak mendonorkan ASI. ASI yang berasal dari donor dapat disimpan dalam suhu -20°C selama enam bulan namun bayi prematur tidak disarankan untuk menerima ASI yang berasal dari donor ASI yang sudah disimpan lebih dari 3 bulan.
Susu formula juga dapat diberikan sebagai pengganti ASI bagi bayi prematur dengan berat badan kurang dari 1.500 g karena susu formula sudah didesain secara khusus untuk memenuhi seluruh kebutuhan asupan nutrisi bagi bayi yang lahir dengan berat badan sangat rendah. Kunci utama dari pemilihan susu formula bagi bayi prematur adalah tingkat osmolalitasnya. Osmolalitas diusahakan mendekati osmolalitas ASI, 300 mOsm/kg, dan tidak boleh melebihi 450 mOsm/kg.[2,3,8-11]
Fortifikasi ASI
ASI dan ASI dari donor yang sudah melalui proses pasteurisasi dapat ditambahkan human milk fortifiers untuk memenuhi kebutuhan protein yang tinggi bagi bayi prematur. Fortifikasi dapat berupa satu jenis nutrisi saja seperti karbohidrat atau protein saja (monocomponent), atau beberapa jenis nutrisi (multicomponent).
Namun penambahan human milk fortifiers tersebut tidak boleh mengubah osmolalitas dari ASI. Hasil dari sebuah uji kontrol terkendali yang diadakan terhadap 166 bayi prematur dengan berat <1.500 g menyatakan bahwa kelompok bayi yang diberikan ASI dengan penambahan fortifiers mengalami pertumbuhan tinggi badan, berat badan dan lingkar kepala yang lebih baik dibandingkan dengan bayi prematur yang diberikan ASI murni.[2,3,10,12]
Rekomendasi Asupan Nutrisi dan Energi
Bayi prematur memiliki kebutuhan asupan nutrisi dan energi yang berbeda jika dibandingkan dengan bayi yang lahir cukup bulan. Tabel berikut menunjukkan perbandingan kebutuhan asupan nutrisi dan energi bayi prematur dan bayi cukup bulan.[12]
Tabel 1. Perbandingan Kebutuhan Nutrisi Bayi Prematur dan Bayi Cukup Bulan
| Nutrisi | Preterm | 0-6 Bulan | 7-12 Bulan |
| Energi | 110-150 kcal/kg/hari | 0-3 bulan: (89 x berat badan [kg]) - 100 +175 kcal/hari 4-6 bulan: (89 x berat badan [kg]) - 100 + 56 kcal/hari | (89 x berat badan [kg]) - 100 + 22 kcal/hari |
| Protein | 3,4-4,4 g/kg/hari | 1.5 g/kg/hari atau 9.1 g/hari | 1,2 g/kg/hari atau 11 g/hari |
| Vitamin A | 210-450 mcg/kg atau 700-1.500 IU/kg/hari | 400 mcg/hari atau 1.330 IU/hari DRI | 500 mcg/hari atau 1.665 IU/hari DRI |
| Vitamin D | 3,75 - 10 mcg/kg/hari atau 150-400 IU/kg 400-800 IU/hari | 10 mcg/hari atau 400 IU/hari | 10 mcg/hari atau 400 IU/hari |
| Vitamin E | 4-8 mg/kg atau 6-12 IU/kg | 4 mg/hari atau 6 IU/hari | 5 mg/hari atau 7,5 IU/hari |
| Kalsium | 100-220 mg/kg/hari | 200 mg/hari | 260 mg/hari |
| Fosfor | 60-140 mg/kg/hari | 100 mg/hari | 275 mg/hari |
| Zat Besi | 2-4 mg/kg/hari | 0,27 mg/hari | 11 mg/hari |
| Zinc | 1-3 mg/kg/hari | 2 mg/hari | 3 mg/hari |
Sumber: dr. Hunied Kautsar, Alomedika, 2019.[12]
Evaluasi Pencapaian Target
Pencapaian target peningkatan berat badan pada bayi prematur menjadi penting untuk mencegah komplikasi kardiovaskular jangka panjang. Selain itu evaluasi target peningkatan berat badan yang optimal dan evaluasi kemampuan untuk menghisap/menelan pada bayi prematur penting untuk dilakukan sebelum mengizinkan bayi untuk dibawa pulang ke rumah. Perlu diperhatikan bahwa evaluasi target peningkatan berat badan pada bayi prematur perlu menggunakan kurva pertumbuhan yang berbeda dengan bayi normal.
Follow up pertama ke dokter spesialis anak sebaiknya dilakukan dalam 3-7 hari setelah keluar dari rumah sakit. Setelah itu follow up dilakukan secara rutin seminggu sekali. Pada follow up akan dilakukan pengukuran berat dan panjang/tinggi badan, untuk evaluasi target peningkatan berat badan. Selain itu, tanda-tanda yang harus diperhatikan dan dibutuhkan tindakan medis segera antara lain adalah kesulitan makan, letargi, suhu tubuh yang berubah-ubah dan sianosis.
Program pendampingan bagi orang tua dan evaluasi berkala bagi bayi prematur penting untuk dilakukan agar mencapai target kesehatan jangka panjang yang lebih baik. Oleh karena itu bayi prematur sebaiknya dipantau secara berkala sampai paling tidak usia 2 tahun, lebih baik lagi jika bisa sampai usia remaja.[11]
Kesimpulan
Panduan nutrisi untuk bayi prematur meliputi metode, waktu, dan frekuensi pemberian nutrisi, pilihan asupan nutrisi, serta evaluasi pencapaian target. Metode pemberian nutrisi disarankan secara enteral menggunakan nasogastric tube hingga bayi menguasai gerakan menghisap dan menelan. Waktu pemberian disarankan sedini mungkin dengan peningkatan volume nutrisi secara cepat. Frekuensi pemberian nutrisi disarankan diberikan secara terus-menerus, tidak intermiten.
Pilihan asupan nutrisi yang dapat diberikan adalah ASI sebagai pilihan utama dan susu formula. ASI tentunya lebih menjadi pilihan namun sebaiknya difortifikasi dengan human milk fortifiers untuk memenuhi kebutuhan protein yang tinggi pada bayi prematur. Evaluasi pencapaian target harus dilakukan secara berkala, mulai dari 3-7 hari setelah keluar rumah sakit, hingga usia 2 tahun, bahkan sebaiknya hingga usia remaja.
Direvisi oleh: dr. Bedry Qintha