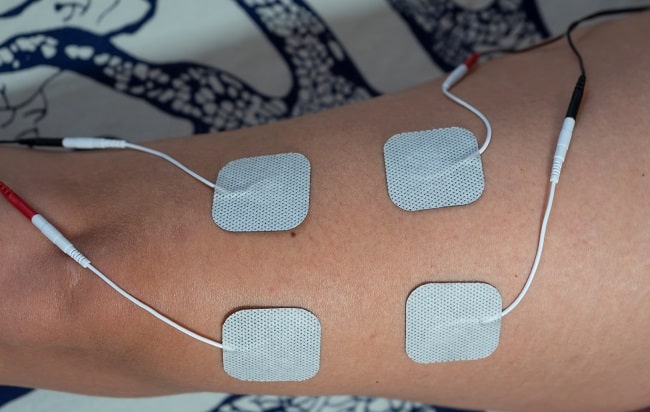
Stimulasi elektrik neuromuskular dapat menjadi salah satu rehabilitasi untuk kelemahan otot ekstremitas menyeluruh yang terjadi pada pasien-pasien penyakit kritis di ICU. Kondisi yang dikenal sebagai ICU-acquired weakness ini merupakan komplikasi yang sering terjadi selama perawatan di ruang intensif, yang tidak berhubungan dengan penyebab lain selain penyakit kritis itu sendiri.[1,2]
Sebanyak 11% pasien yang dirawat setidaknya 24 jam di ICU mengalami ICU-acquired weakness (ICU-AW). Ketika lama rawat di ICU meningkat menjadi 7–10 hari, 24–55% pasien mengalami ICU-AW. Risiko ICU-AW meningkat pada beberapa kondisi, seperti sepsis, hiperglikemia, pemakaian ventilator jangka panjang (≥10 hari), dan penggunaan obat golongan glukokortikoid, neuromuscular blocking agents, atau vasoaktif.[1-3]
ICU-AW tidak hanya berpengaruh pada otot perifer tetapi juga otot pernapasan yang tentunya berdampak pada perpanjangan durasi penggunaan ventilasi mekanik. Proses pemulihan pasien ICU-AW juga memerlukan waktu yang tidak sebentar untuk kembali ke tingkat fungsional sebelumnya.[1-3]
Mobilisasi dini merupakan intervensi yang baik untuk mencegah ataupun mengurangi keparahan ICU-AW. Namun, tidak semua pasien penyakit kritis dapat berpartisipasi secara aktif. Contohnya adalah pasien yang sedang mendapatkan sedatif, pasien kelemahan menyeluruh, atau pasien gangguan kognitif. Dalam hal ini, modalitas fisik seperti stimulasi elektrik neuromuskular bisa dipertimbangkan karena tidak memerlukan peran aktif pasien dan tidak membebani sistem kardiorespirasi.[4]
Mekanisme Kerja Stimulasi Elektrik Neuromuskular
Stimulasi elektrik yang diaplikasikan secara transkutan pada otot skeletal superfisial akan memicu kontraksi otot, yang dapat terlihat karena ada aktivasi akson-akson motor neuron atau cabang-cabang aksonal intramuskular. Peningkatan perekrutan motor unit tercapai melalui peningkatan frekuensi dan sinkronisasi motor unit secara lebih sering dan simultan. Hal ini meningkatkan kekuatan otot.[5]
Stimulasi elektrik neuromuskular dilakukan berdasarkan protokol yang dipublikasikan Karatzanos, et al. Parameter yang digunakan adalah gelombang bifasik, frekuensi 45 Hz, durasi gelombang 400 µs, 12 detik ON, 12 detik OFF dan 0,8 detik ramp up/down. Elektroda berbentuk persegi panjang berukuran 90 x 50 mm ditempelkan pada motor point kelompok otot target. Amplitudo diatur ke level yang bisa memicu kontraksi yang terlihat.[6]
Menurut Silva, et al., beberapa motor point ekstremitas bawah yang ditargetkan dapat diidentifikasi dengan memposisikan pasien sebagai berikut:
- Untuk otot quadriceps: duduk dan lakukan fleksi lutut 90°
- Untuk otot hamstring, gluteus, dan gastrocnemius: pronasi dengan lutut ekstensi penuh dan ankle plantarfleksi 150–180°
- Untuk otot tibialis anterior dan peroneus longus: supinasi dan lutut fleksi penuh dengan ankle plantarfleksi penuh[7]
Efektivitas Stimulasi Elektrik Neuromuskular untuk Rehabilitasi Pasien Penyakit Kritis di ICU
Dalam uji klinis acak terkontrol oleh Routsi, et al. yang menilai efektivitas stimulasi elektrik pada 140 pasien penyakit kritis sekitar 24–48 jam setelah admisi di ICU, tampak bahwa rerata durasi rawat pada kelompok yang mendapatkan stimulasi elektrik lebih pendek daripada kelompok terapi standar (14 vs. 22 hari). Stimulasi diberikan selama 55 menit per harinya dan ditoleransi dengan baik oleh pasien tanpa efek samping.[8]
Studi Abu-Khaber, et al. memberikan stimulasi elektrik 1 sesi per hari pada pasien yang menggunakan ventilasi mekanik >24 jam. Dalam 3 hari pertama, tidak ada perbedaan skala kekuatan otot yang bermakna antara kelompok stimulasi elektrik dan kelompok kontrol. Namun, pada hari ke-4, ada perbedaan rerata skala kekuatan otot Medical Research Council (MRC) yang bermakna, yaitu 46,86+10,88 (kelompok stimulasi elektrik) dan 43,70+9,32 (kelompok kontrol) dengan nilai p=0,041.[9]
Perbedaan bermakna juga didapatkan pada durasi penggunaan ventilasi mekanik, yaitu 9,01+8,01 hari pada kelompok stimulasi elektrik dan 11,97+8,07 hari pada kelompok kontrol (p=0,048). Hal ini menandakan bahwa stimulasi elektrik neuromuskular tidak hanya mencegah penurunan kekuatan otot ekstremitas lebih lanjut, tetapi juga bisa mempercepat proses weaning ventilasi mekanik pada pasien penyakit kritis.[9]
Dalam meta analisis Liu, et al. yang mencakup 11 uji klinis terkontrol, stimulasi elektrik neuromuskular meningkatkan kekuatan otot (p=0,009) dan mengurangi durasi ventilasi mekanik (p=0,001). Stimulasi elektrik juga mengurangi durasi rawat di ICU (p<0,001), mengurangi total durasi rawat di rumah sakit (p=0,001), dan meningkatkan kemampuan fungsional pasien (p=0,001).[10]
Aspek Keamanan Stimulasi Elektrik Neuromuskular
Beberapa kontraindikasi stimulasi elektrik neuromuskular adalah pemasangan pada area fraktur, area luka bakar, atau lesi kulit. Kontraindikasi lain adalah adanya penyakit yang menimbulkan gangguan vaskular sistemik seperti lupus eritematosus sistemik, penyakit tromboemboli, dan deep vein thrombosis (DVT) yang tidak mendapatkan terapi antikoagulan. Amputasi ekstremitas bawah, penggunaan pacemaker, trombositopenia, edema, dan agitasi serta nyeri selama stimulasi elektrik juga menjadi kontraindikasi.[11]
Seperti latihan aktif, stimulasi elektrik neuromuskular bisa menimbulkan delayed-onset muscle soreness (DOMS). Normalnya, kulit di tempat pemasangan elektroda dapat menjadi kemerahan atau teraba hangat setelah stimulasi elektrik. Namun, dokter harus memeriksa apakah ada warna merah yang berlebihan dan iritasi. Sesuaikan stimulasi dengan respons tiap pasien.[7]
Pada pasien sepsis, stimulasi elektrik dihentikan bila mean arterial pressure (MAP) <65 mmHg, penggunaan vasopressor sudah >50% dosis maksimal, denyut jantung <50 kali/menit atau >140 kali/menit, ada aritmia dengan gangguan hemodinamik, atau ada iskemia miokard. Hentikan juga bila suhu tubuh <34°C atau >39°C, tekanan intrakranial >20 cmH2O, saturasi oksigen perifer <88% selama >1 menit atau terjadi penurunan >10% dari nilai awal sebelum terapi.[11]
Kesimpulan
Stimulasi elektrik neuromuskular dapat diberikan kepada pasien penyakit kritis di ICU yang mengalami kelemahan (ICU-acquired weakness). Terapi ini terutama diindikasikan bagi pasien yang tidak mampu berpartisipasi secara aktif untuk mobilisasi dini.
Berbagai studi telah menunjukkan efektivitas stimulasi elektrik neuromuskular untuk mencegah penurunan kekuatan otot, mempersingkat durasi rawat dan durasi ventilasi mekanik, serta meningkatkan kemampuan fungsional pasien.
Stimulasi elektrik neuromuskular juga memiliki profil keamanan yang relatif baik. Efek samping yang mungkin terjadi adalah iritasi lokal dan delayed-onset muscle soreness (DOMS). Namun, dokter harus memastikan ada tidaknya kontraindikasi sebelum mulai melakukan stimulasi elektrik neuromuskular.