Diagnosis Sindrom Brugada
Diagnosis sindrom Brugada ditegakan berdasarkan pemeriksaan elektrokardiografi (EKG). Sekitar 63% pasien tidak sengaja terdiagnosis pada pemeriksaan kesehatan rutin. Henti jantung mendadak dapat merupakan gejala pertama yang dialami oleh pasien sindrom Brugada, di mana terjadi tanpa ada tanda dan gejala sebelumnya.[1,4,10]
Tipe Sindrom Brugada
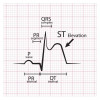
Sindrom Brugada berdasarkan pola gambaran EKG dikategorikan menjadi tipe 1, 2, dan 3. Risiko henti jantung mendadak lebih tinggi pada pasien dengan riwayat sinkop dan dengan pola EKG tipe 1 spontan. Sedangkan pasien dengan pola EKG tipe 1 pasca provokasi obat atau demam memiliki risiko henti jantung mendadak yang relatif rendah.[10,18,19]
Tabel 1. Pola Gambaran EKG Sindrom Brugada
| Tipe 1 | Tipe 2 | Tipe 3 | |
| Amplitudo gelombang J | ≥2 mm | ≥2 mm | ≥2 mm |
| Gelombang T | Negatif | Positif atau Bifasik | Positif |
| Konfigurasi ST-T | Cekung (Coved) | Saddleback | Saddleback |
| Segmen ST (ujung terminal) | Menurun secara bertahap | Meningkat ≥1 mm | Meningkat <1 mm |
Sumber: Olgin et al. 2019[12]
 Gambar 1. Pola Gambaran EKG SIndrom Brugada. Sumber Gambar: Napolitano C, Priori SG, WIkimedia Commons, 2008.
Gambar 1. Pola Gambaran EKG SIndrom Brugada. Sumber Gambar: Napolitano C, Priori SG, WIkimedia Commons, 2008.Anamnesis
Pada anamnesis, dapat digali informasi mengenai gejala dan faktor risiko yang dapat mencetuskan gejala sindom Brugada, di antaranya:
- Palpitasi
- Riwayat pingsan atau sinkop, hampir 1/3 pasien sindrom Brugada datang dengan riwayat sinkop
- Riwayat henti jantung mendadak
- Riwayat demam, di mana demam dapat mencetuskan serangan aritmia pada pasien sindrom Brugada
- Riwayat konsumsi alkohol, ganja, kokain, atau obat-obatan tertentu[1,4,10]
Perlu juga ditanyakan riwayat keluarga yang mengalami henti jantung mendadak atau yang didiagnosis sindrom Brugada.[1,4,10]
Pemeriksaan Fisik
Pemeriksaan fisik pada pasien sindrom Brugada tidak ada yang spesifik. Kelainan pada pemeriksaan fisik dapat memberi petunjuk adanya penyebab lain sinkop atau henti jantung mendadak, misalnya pada pasien yang ditemukan murmur menandakan kemungkinan kardiomiopati hipertrofi dan perlu dikeluarkan dari dugaan sindrom Brugada. [1-4,10]
Diagnosis Banding
Diagnosis banding sindrom Brugada adalah kelainan yang dapat menyebabkan gambaran peningkatan segmen ST pada pemeriksaan EKG, di antaranya sindrom koroner akut (SKA), perikarditis, dan hiperkalemia.[3,9,10,12]
Sindrom Koroner Akut
Sindrom koroner akut dengan elevasi segmen ST (ST elevation myocardial infarct / STEMI) biasanya disertai keluhan nyeri dada tipikal atau angina pektoris, sesak napas, atau kelemahan badan. Pada pemeriksaan EKG pasien STEMI, biasanya ditemukan elevasi segmen ST pada >2 lead yang berdekatan disertai depresi segmen ST pada lead resiprokal. Pada pemeriksaan laboratorium, terdapat peningkatan enzim jantung seperti Troponin T atau CKMB (Creatine kinase-MB).[13]
Perikarditis
Gambaran elevasi segmen ST juga dapat dijumpai pada pasien perikarditis, biasanya terjadi pada banyak lead dan disertai depresi pada segmen PR. Pasien perikarditis biasanya datang dengan keluhan nyeri dada yang bersifat tajam dan meningkat pada posisi duduk tegak atau condong ke depan. Pada pemeriksaan fisik dapat ditemukan pericardial friction rub. Pada pemeriksaan penunjang dapat ditemukan peningkatan leukosit, laju endap darah, dan kadar C-Reactive Protein. [14]
Hiperkalemia
Perekaman EKG pasien hiperkalemia ditunjukan adanya gelombang T yang simetris, tajam, dan disertai dengan pemanjangan interval PR. Pasien dengan komorbid penyakit ginjal kronik atau riwayat konsumsi obat golongan diuretik hemat kalium seperti spironolakton dapat memberi petunjuk keadaan hiperkalemia.[15]
Pemeriksaan Penunjang
Pemeriksaan elektrokardiografi (EKG) merupakan pemeriksaan penunjang utama untuk menegakkan diagnosis sindrom Brugada. Sedangkan pemeriksaan laboratorium diperlukan untuk mengeksklusi penyebab lain dari elevasi segmen ST yang tampak pada pemeriksaan EKG.
Pemeriksaan EKG
Pemasangan sadapan prekordial kanan (lead V1‒V2) di daerah yang lebih tinggi dari lokasi standar, seperti pada ruang interkostal 2 atau 3, dapat meningkatkan sensitivitas temuan pola gambaran EKG Brugada tipe 1 tanpa mengubah nilai prognosis. Perubahan gambaran EKG menjadi Brugada tipe 1 biasanya bersifat transien, dan dapat kembali menunjukan gambaran yang normal pada pemeriksaan EKG selanjutnya.[3,4,6,10]
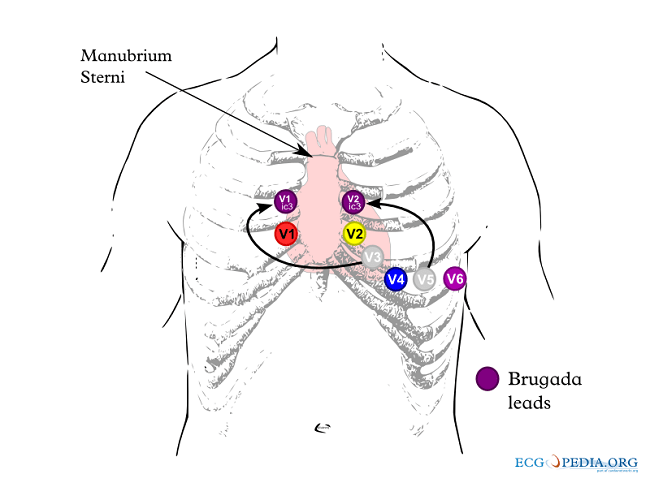 Gambar 2. Pemasangan Lead EKG untuk Diagnosis Sindrom Brugada. Sumber Gambar: CardioNetworks, Wikimedia Commons, 2012.
Gambar 2. Pemasangan Lead EKG untuk Diagnosis Sindrom Brugada. Sumber Gambar: CardioNetworks, Wikimedia Commons, 2012.Kriteria gambaran EKG untuk mendiagnosis sindrom Brugada berdasarkan European Society of Cardiology tahun 2015 adalah:
- Morfologi tipe 1 jika ST elevasi ≥2 mm pada ≥1 sadapan prekordial kanan (V1‒V2), dengan pemasangan lead prekordial kanan di ruang interkostal 2, 3, atau 4. Gambaran ini muncul spontan atau setelah tes provokasi obat antiaritmia kelas I intravena
- Morfologi tipe 2 atau 3 jika ST elevasi ≥2 mm pada ≥1 sadapan prekordial kanan (V1‒V2) yang diposisikan pada spatium interkostal 2, 3, atau 4. Gambaran terlihat ketika tes provokasi menggunakan obat antiaritmia kelas I intravena untuk menginduksi munculnya pola gambaran EKG Brugada tipe 1[4]
Konsensus J-Wave Syndrome tahun 2016 menambahkan modifikasi kriteria diagnostik, yaitu apabila elevasi segmen ST pada tipe 1 hanya muncul setelah diprovokasi obat antiaritmia kelas 1, maka diagnosis sindrom brugada hanya bisa ditegakan berdasarkan adanya kriteria lainnya, yaitu:
- Takikardi ventrikel polimorfik atau fibrilasi ventrikel yang terdokumentasi
- Sinkop yang dicurigai akibat aritmia
- Riwayat keluarga mengalami kematian mendadak sebelum usia 45 tahun
- Riwayat keluarga dengan diagnosis sindrom Brugada tipe 1
- Respirasi agonal atau gasping nokturnal[10]
Pola gambaran EKG tipe 2 atau 3 (tipe saddleback) dapat didiagnosis sindrom Brugada bila terdapat perubahan EKG menjadi tipe 1 saat demam atau uji provokasi obat, dan telah memenuhi kriteria diagnosis di atas.[10]
Pemeriksaan Holter
Pemeriksaan Holter adalah pemasangan EKG selama 24 atau 48 jam. Bertujuan untuk dapat mendeteksi perubahan gambaran EKG tipikal sindrom Brugada tipe 1 pada malam hari, atau sesaat setelah makan dengan porsi besar. Perubahan EKG secara spontan ini dapat memberi petunjuk diagnostik dan prognostik yang lebih sensitif dibandingkan uji provokasi obat.[10]
Uji Provokasi Obat
Obat penghambat kanal natrium seperti ajmaline, flecainide, dan procainamide dapat digunakan pada tes provokasi obat untuk menginduksi munculnya pola EKG Brugada tipe 1. Uji provokasi obat tidak diindikasikan untuk pasien yang telah memberikan gambaran EKG Brugada tipe I spontan, karena tidak akan merubah nilai diagnostik. Penyebab lain yang dapat menyebabkan gambaran elevasi segmen ST harus disingkirkan terlebih dahulu sebelum dilakukan uji provokasi obat. [10-12]
Tes ini harus dilakukan dengan pengawasan ketat tanda-tanda vital, EKG 12 lead, dan tersedia fasilitas resusitasi jantung. Tes provokasi dianggap positif jika muncul pola EKG Brugada tipe 1. Tes provokasi obat harus dihentikan bila ditemukan premature ventricular contraction (PVC) multiple atau aritmia lainnya, kompleks QRS melebar ≥130% dari baseline, atau dosis maksimal telah dicapai.[5]
Full Stomach Test
Uji provokasi makan dengan porsi besar telah diajukan sebagai salah satu modalitas diagnostik sindrom Brugada. Pasien dilakukan perekaman EKG sebelum dan setelah makan dengan porsi besar. Uji provokasi ini dilakukan pada gambaran EKG yang tidak diagnostik, seperti pada sindrom Brugada tipe 2 dan 3.[10,12]
Studi Elektrofisiologi
Studi elektrofisiologi dilakukan untuk stratifikasi risiko dan menentukan strategi tata laksana pasien sindrom Brugada yang masih kontroversial. Beberapa penelitian menunjukkan pasien sindrom Brugada asimtomatik yang mengalami fibrilasi ventrikel saat diinduksi selama pemeriksaan studi elektrofisiologi menunjukkan peningkatan risiko kejadian serangan aritmia. Beberapa penelitian lain juga menyimpulkan studi elektrofisiologi kurang bermakna dalam stratifikasi risiko aritmia pada pasien sindrom Brugada.[10]
Hasil studi elektrofisiologi yang negatif tidak berarti pasien memiliki risiko rendah untuk mengalami serangan aritmia. Terutama pada pasien dengan faktor risiko, seperti riwayat henti jantung mendadak, serangan aritmia, fibrilasi ventrikel, takikardi ventrikel, dan sinkop.[10]
Pemeriksaan Genetik
Tes genetik terhadap mutasi SCN5A direkomendasikan bagi individu dengan kecurigaan klinis sindrom Brugada kuat, berdasarkan gejala, riwayat keluarga, dan gambaran EKG pola tipe 1. Tes genetik tidak diindikasikan pada temuan EKG pola tipe 2 dan tipe 3.[10]
Pemeriksaan genetik tidak banyak membantu dalam menentukan stratifikasi risiko, tetapi dapat bermanfaat untuk skrining keluarga. Hasil pemeriksaan genetik tidak mempengaruhi prognosis atau strategi tata laksana pasien.[4,12]