Pasien Dewasa - Panduan E-Prescription Asma
Panduan e-prescription asma pada orang dewasa ini dapat digunakan oleh Dokter saat hendak meresepkan terapi medikamentosa secara online.
Asma adalah penyakit respirasi kronis yang ditandai dengan penurunan aliran udara ekspirasi, gejala sesak napas, wheezing, dan rasa penuh di dada. Asma tidak dapat disembuhkan tetapi dapat dikendalikan dengan pemberian obat controller dan reliever yang tepat, sesuai dengan derajat keparahan asma.[1]
Tanda dan Gejala
Tanda dan gejala asma adalah sesak napas, batuk, wheezing, dan rasa penuh di dada, yang umumnya memburuk saat malam hari atau saat bangun tidur. Gejala sering kali dipicu oleh olahraga, alergen, atau udara dingin. Gejala juga cenderung muncul atau memburuk saat pasien sedang mengalami infeksi viral.
Pedoman GINA (Global Initiative for Asthma) tahun 2024 tidak lagi mengklasifikasikan asma sebagai asma intermiten dan persisten karena dinilai rancu. Asma diklasifikasikan sebagai:
- Asma ringan jika asma bisa dikontrol dengan kombinasi kortikosteroid inhalasi dan formoterol (ICS-formoterol) yang dipakai seperlunya saja, atau bisa dikontrol dengan penggunaan ICS dosis rendah secara teratur
- Asma parah jika asma tidak bisa dikontrol dengan kombinasi ICS dan long-acting beta agonist (ICS-LABA) dosis tinggi, atau jika ada keharusan untuk memakai ICS-LABA dosis tinggi untuk mencegah asma tidak terkontrol.[1]
Peringatan
Pasien dengan serangan asma yang menyebabkan sesak napas hebat, yakni ditandai dengan tidak mampu berbicara lebih dari satu kata dalam satu waktu, yang tidak membaik dengan dosis obat inhalasi adekuat, perlu dirujuk ke rumah sakit untuk mendapat oksigen dan terapi parenteral.[1,2]
Kasus yang juga sebaiknya dirujuk ke poli Pulmonologi atau Penyakit Dalam adalah pasien asma okupasional dan pasien yang mempunyai risiko asthma-related death tinggi. Faktor risiko asthma-related death antara lain:
- Ada riwayat serangan asma yang hampir fatal dalam 1 tahun terakhir, misalnya yang membutuhkan rawat inap ICU, intubasi dan ventilasi mekanik
- Penggunaan monoterapi SABA secara berlebihan
- Ada alergi makanan yang terkonfirmasi
- Ada pneumonia, diabetes, atau aritmia
- Ada gangguan psikiatri.[1]
Medikamentosa
Menurut pedoman GINA, medikamentosa untuk semua derajat asma membutuhkan peresepan kortikosteroid inhalasi (ICS) yang dikombinasikan dengan bronkodilator. Pilihan pengobatan inisial asma bisa didasarkan pada jumlah episode gejala yang dialami pasien per minggu, termasuk sesak napas, mengi dan batuk, atau gejala yang muncul di malam hari.
Obat inhaler memiliki kelebihan dibandingkan nebulisasi, karena inhaler bisa digunakan di mana saja serta tidak memerlukan alat atau listrik tambahan, sehingga pasien harus didorong untuk membawa inhaler ketika berpergian seperti bekerja, ke sekolah, atau berolahraga. Idealnya, inhaler perlu diberikan menggunakan volumetric spacer yang telah dilaporkan sama efektif dengan nebulisasi dalam hal pemberian obat.[1]
Memulai Terapi Asma
Mulai pengobatan dengan memberikan ICS yang dikombinasikan dengan LABA atau ICS yang dikombinasikan dengan SABA intermiten.
Terapi tunggal SABA, seperti salbutamol, tidak disarankan karena akan meningkatkan risiko kematian dan keperluan rawat inap. Salbutamol oral (tablet atau sirup) sudah tidak direkomendasikan lagi penggunaannya selama lebih dari 40 tahun karena diketahui menyebabkan efek samping tanpa membawa manfaat klinis signifikan. Kebanyakan pasien asma memerlukan terapi inisial dari Langkah 2 atau Langkah 3 jika memiliki gejala reguler.[1]
Dosis Inisial Untuk Kebanyakan Pasien, Langkah 2 = Gejala yang Terjadi ≥2 kali per minggu tetapi <4–5 hari per minggu
Lini 1
Budesonide-formoterol DPI 160/4,5 µg inhaler, dosis: 1 inhalasi per hari dan 1 inhalasi sesuai kebutuhan
Lini 2
Salmeterol-fluticasone propionate 125/25 µg inhaler, dosis: 1 inhalasi per hari dan 1 inhalasi sesuai kebutuhan
- Fluticasone 50 µg inhaler, dosis: 1 inhalasi per hari dan 1 inhalasi sesuai kebutuhan, ditambah dengan salbutamol inhaler 100 µg dosis 2-12 inhalasi sesuai kebutuhan.[1]
Langkah 3 = Gejala Timbul Setiap Hari atau Terbangun dari Tidur dengan Gejala Sebanyak Lebih dari Sekali per Minggu
Lini 1
- Budesonide-formoterol DPI 160/4,5 µg inhaler, dosis: 1 inhalasi 2 kali/hari dan 1 inhalasi sesuai kebutuhan. Catat pemakaian dosis dan lakukan evaluasi ulang untuk setiap dosis.
Lini 2
- Salmeterol -fluticasone propionate 125/25 µg inhaler, dosis: 1 inhalasi 2 kali/hari dan 1-2 inhalasi sesuai kebutuhan.
- Fluticasone 50 µg inhaler, dosis: 1 inhalasi 2 kali/hari dan 1-2 inhalasi sesuai kebutuhan, ditambah dengan salbutamol inhaler 100 µg dosis 2-12 inhalasi sesuai kebutuhan.[1]
Langkah 4 = Gejala Setiap Hari dan Terbangun Malam Hari akibat Gejala Lebih dari Sekali per Minggu atau Penurunan Peak Flow
Lini 1
- Budesonide-formoterol DPI 160/4,5 µg inhaler, dosis: 2 inhalasi 2 kali/hari, ditambah dengan salbutamol 100 µg inhaler dosis 2-12 inhalasi sesuai kebutuhan.
Lini 2
- Salmeterol-fluticasone propionate 250/50 µg inhaler, dosis: 1 inhalasi 2 kali/hari, ditambah dengan salbutamol 100 µg inhaler dosis 2-12 inhalasi sesuai kebutuhan.
- Fluticasone 50 µg inhaler, dosis: 2 inhalasi 2 kali/hari, ditambah dengan salbutamol 100 µg inhaler dosis 2-12 inhalasi sesuai kebutuhan.[1]
Langkah 1 = Pasien dengan Gejala yang Jarang, Kurang dari 2 Kali/Minggu, Biasanya Sebagai Step Down Setelah Asma Terkontrol dari Langkah 2
Lini 1
- Budesonide-formoterol DPI 160/4,5 µg inhaler, dosis: 1 inhalasi sesuai kebutuhan, misalnya saat timbul gejala, sebelum berolahraga, dan ketika terpapar allergen.[1]
Asma dengan Infeksi Saluran Pernapasan Atas (ISPA)
Pasien asma lebih rentan mengalami peningkatan gejala atau eksaserbasi saat mengalami ISPA atau infeksi saluran napas lain. Oleh sebab itu, pasien yang diketahui memiliki asma dan datang dengan flu-like symptom perlu meningkatkan terapi asma mereka pada langkah selanjutnya (step up).[1]
Contoh Kasus:
Pasien asma yang menggunakan budesonide-formoterol DPI 160/4,5 µg inhaler, dosis: 1 inhalasi per hari (Langkah 2), perlu meningkatkan dosis menjadi budesonide-formoterol DPI 160/4,5 µg inhaler, dosis: 1 inhalasi 2 kali/hari dan 1 inhalasi sesuai kebutuhan (Langkah 3) selama durasi memiliki gejala infeksi dan hingga 1 minggu setelahnya. Jika selanjutnya asma terkontrol dengan baik, pengobatan bisa dikembalikan ke dosis sesuai Langkah 2.
Detail Langkah Terapi Menurut Pedoman GINA
Berdasarkan pedoman GINA 2024, terapi medikamentosa untuk pasien asma diberikan dalam 5 langkah tahapan. Step-up dan step-down dilakukan sesuai perkembangan kondisi pasien.
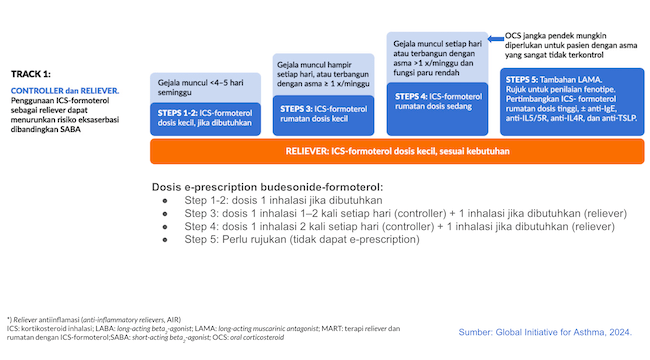
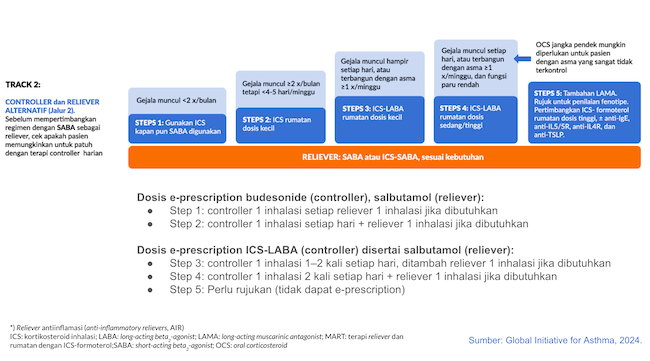
Langkah 1
Langkah (step) 1 ditujukan untuk pasien dengan gejala yang terjadi <2 kali per minggu.[1]
Lini (track) pertama adalah kombinasi budesonide-formoterol dry powder inhaler (DPI) dengan metered dose 200/6 µg dan delivered dose 160/4,5 µg. Gunakan 1 inhalasi ketika perlu, misalnya saat bergejala, saat hendak berolahraga, atau saat berisiko terpapar alergen. Kombinasi ini berlaku sebagai controller dan reliever.[1]
Lini kedua adalah ICS dosis rendah sebagai controller yang dipakai kapanpun ketika SABA perlu digunakan sebagai reliever. SABA tidak boleh digunakan sendirian. Contoh terapi lini kedua adalah budesonide 200 µg DPI yang dipakai ketika pasien memakai salbutamol pressurized metered dose inhaler (pMDI).[1,2]
Langkah 2
Langkah 2 ditujukan untuk pasien dengan gejala yang terjadi ≥2 kali per minggu tetapi <4–5 hari per minggu.
Lini pertama adalah kombinasi budesonide-formoterol DPI dengan metered dose 200/6 µg dan delivered dose 160/4,5 µg. Gunakan 1 inhalasi ketika perlu, misalnya saat bergejala, saat hendak berolahraga, atau saat berisiko terkena alergen. Kombinasi ini berlaku sebagai controller dan reliever.[1]
Opsi lini kedua adalah ICS dosis rendah sebagai controller harian dan SABA sebagai reliever. SABA hanya digunakan jika perlu. Contoh terapi lini kedua adalah budesonide 200 µg DPI setiap hari dengan salbutamol pMDI jika perlu.[1,2]
Langkah 3
Langkah 3 ditujukan untuk pasien dengan gejala yang terjadi hampir setiap hari atau pasien yang terbangun dengan gejala asma ≥1 kali per minggu.
Lini pertama adalah kombinasi budesonide-formoterol DPI dengan metered dose 200/6 µg dan delivered dose 160/4,5 µg. Gunakan 1 inhalasi 1–2 kali setiap hari sebagai controller, yang bisa ditambah dengan 1 inhalasi (ketika perlu) sebagai reliever.
Opsi lini pertama lain adalah kombinasi beclomethasone dipropionate dan formoterol dalam pMDI dengan metered dose 100/6 µg dan delivered dose 84,5/5,0 µg. Gunakan 1 inhalasi 1–2 kali setiap hari sebagai controller, yang bisa ditambah dengan 1 inhalasi (ketika perlu) sebagai reliever.[1]
Lini kedua adalah kombinasi ICS-LABA dosis rendah sebagai controller, dengan SABA (misalnya salbutamol pMDI) sebagai reliever jika perlu. Contoh controller bisa berupa budesonide-formoterol atau beclomethasone-formoterol seperti yang disebut di atas. Opsi lain controller adalah kombinasi fluticasone-salmeterol DPI dengan dosis hingga 200 µg/hari untuk fluticasone.[1,2]
Langkah 4
Langkah 4 ditujukan untuk pasien dengan gejala yang terjadi hampir setiap hari atau pasien yang terbangun dengan gejala asma ≥1 kali per minggu, dan memiliki fungsi paru yang rendah berdasarkan peak flow meter atau spirometri.
Lini pertama adalah kombinasi budesonide-formoterol DPI dengan metered dose 200/6 µg dan delivered dose 160/4,5 µg. Gunakan 2 inhalasi 2 kali setiap hari sebagai controller, yang bisa ditambah dengan 1 inhalasi (ketika perlu) sebagai reliever.
Opsi lini pertama lain adalah kombinasi beclomethasone dipropionate dan formoterol dalam pMDI dengan metered dose 100/6 µg dan delivered dose 84,5/5,0 µg. Gunakan 2 inhalasi 2 kali setiap hari sebagai controller, yang bisa ditambah dengan 1 inhalasi (ketika perlu) sebagai reliever.[1]
Lini kedua adalah kombinasi ICS-LABA dosis sedang-tinggi sebagai controller, dengan SABA (misalnya salbutamol pMDI) sebagai reliever jika perlu. Contoh controller bisa berupa budesonide-formoterol atau beclomethasone-formoterol seperti yang disebut di atas. Opsi lain controller adalah kombinasi fluticasone-salmeterol DPI dengan dosis fluticasone bisa >200 µg/hari.[1,2]
Langkah 5
Langkah 5 tidak dibahas dalam panduan e-prescription ini karena ditujukan untuk pasien dengan asma parah yang sebaiknya dirujuk untuk bertemu langsung dengan dokter.[1]
Gambar 1. Pengobatan Asma untuk Dewasa dan Remaja >12 Tahun – Lini (Track) 1.
Gambar 2. Pengobatan Asma untuk Dewasa dan Remaja >12 Tahun – Lini (Track) 2.
Nonmedikamentosa
Menurut pedoman GINA, setiap pasien asma harus mempunyai rencana manajemen asma tertulis (written plan), yang meliputi instruksi tentang penggunaan terapi inhalasi ketika kondisi baik dan terapi escalation ketika gejala memburuk.
Edukasi tentang asma perlu diberikan agar pasien memahami pentingnya penggunaan obat sesuai petunjuk. Edukasi perlu mencakup teknik inhalasi yang benar, penggunaan alat spacer volumetrik, pengenalan gejala yang memburuk, dan penggunaan peak flow meter di rumah untuk mendeteksi fungsi paru yang memburuk.[1]
Terapi pada Kehamilan
Ibu hamil yang mengalami asma sebaiknya bertemu langsung dengan dokter setiap 4–6 minggu untuk evaluasi. Saat ini, manfaat penggunaan obat asma dinyatakan jauh lebih signifikan daripada risikonya, sehingga semua ibu hamil tetap dianjurkan untuk mendapatkan terapi berbasis ICS. Eksaserbasi akut asma saat hamil meningkatkan risiko persalinan preterm, berat badan lahir rendah, dan mortalitas perinatal.[1]
Penulisan pertama oleh: dr. Dyah Ayu Kusumoputri Buwono