Teknik Pemeriksaan Sistem Sensorik
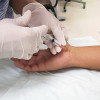
Teknik pemeriksaan sistem sensorik dilakukan dalam keadaan sadar, posisi bisa duduk, tidur, atau berjalan sesuai dengan jenis pemeriksaan yang akan dilakukan. Tidak semua pemeriksaan sensoris dilakukan, tetapi hanya sesuai dengan kebutuhan kondisi pasien berdasarkan anamnesis saat persiapan.
Contohnya, pada pasien trauma cukup dilakukan pemeriksaan modalitas untuk menentukan sampai setinggi mana lesi dari trauma tersebut. Untuk mengetahui fungsi luhur, dilakukan pemeriksaan diskriminatif atau kortikal.
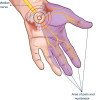
Pada pasien dengan keluhan khusus seperti kesemutan pada pergelangan tangan, dilakukan pemeriksaan khusus seperti Tinel’s sign yang sering digunakan untuk mendiagnosis carpal tunnel syndrome dan tarsal tunnel syndrome.[1,4]
Persiapan Pasien
Referensi
(Konten ini khusus untuk dokter. Registrasi untuk baca selengkapnya)