Diagnosis Tuberkulosis Paru
Diagnosis tuberkulosis paru atau TB paru perlu dicurigai pada pasien dengan gejala batuk kronik, terutama jika memiliki faktor risiko seperti paparan terhadap Mycobacterium tuberculosis atau kondisi imunokompromais. Deteksi lebih lanjut bisa menggunakan tes cepat molekuler (TCM) secara bakteriologis. Pemeriksaan penunjang dapat mencakup rontgen toraks atau pemeriksaan basil tahan asam (BTA).[2,3]
Anamnesis
Gejala konstitusional tuberkulosis paru umumnya tidak spesifik dan sering meliputi batuk, demam, penurunan berat badan, keringat malam, serta rasa lemah (malaise). Penggalian faktor risiko perlu mencakup riwayat tuberkulosis sebelumnya, riwayat kontak dengan penderita tuberkulosis, negara asal atau riwayat perjalanan ke daerah endemis, serta kondisi imunosupresi atau imunokompromais.
Pada beberapa kasus, pasien bisa datang dengan gejala yang lebih berat, termasuk hemoptisis dan sesak napas. Penurunan nafsu makan, nyeri dada, dan rasa menggigil juga dapat dialami.[3,5]
Kasus Laten
Pasien dengan tuberkulosis laten tidak menunjukkan gejala. Secara definisi, tuberkulosis laten adalah kasus di mana seseorang terinfeksi Mycobacterium tuberculosis (Mtb) tetapi tidak memiliki manifestasi klinis disertai gambaran rontgen toraks normal dengan hasil uji imunologi positif.
Identifikasi kasus laten diperlukan pada kelompok risiko tinggi, antara lain:
- Kontak erat dengan pasien TB aktif atau terduga TB
- Tinggal di lokasi rentan infeksi TB, seperti penampungan tunawisma atau lembaga pemasyarakatan
- Kelompok risiko tinggi, seperti pasien HIV dan kanker dalam kemoterapi.[2-4]
Pemeriksaan Fisik
Pada pemeriksaan fisik pasien tuberkulosis paru, dapat ditemukan berbagai kelainan auskultasi dan perkusi yang mencerminkan proses inflamasi, konsolidasi, kavitas, maupun efusi pleura. Adanya rasa penuh pada hemitoraks dengan penurunan fremitus taktill biasanya menunjukkan adanya cairan pleura atau penebalan pleura.[3,5]
Pada auskultasi dapat ditemukan ronkhi halus pasca batuk (post-tussive rales), yaitu bunyi crackles yang muncul setelah pasien diminta batuk, menandakan adanya sekret di saluran napas. Tanda konsolidasi paru meliputi bronkofoni (suara napas bronkial terdengar jelas di perifer paru), egofoni (perubahan bunyi “eee” menjadi “aaa”), dan whispered pectoriloquy (bisikan terdengar jelas, tidak teredam).
Selain itu, dapat terdengar suara napas bronkial bernada tinggi atau tubular breath sounds pada area konsolidasi. Bila telah terbentuk kavitas, auskultasi dapat memperlihatkan suara napas amforik (amphoric breath sound), yaitu bunyi napas berongga seperti meniup botol.[5]
Diagnosis Banding
Diagnosis banding tuberkulosis paru cukup banyak karena gejala dan tandanya menyerupai banyak penyakit sistemik lain. Beberapa diagnosis banding tuberkulosis paru meliputi bronkiektasis, keganasan paru, pneumonia paru, dan abses paru.[5]
Bronkiektasis
Bronkiektasis adalah penyakit paru kronis yang ditandai dengan dilatasi permanen bronkus akibat kerusakan dinding saluran napas. Gejala khasnya adalah batuk kronis produktif dengan sputum purulen dalam jumlah banyak, infeksi berulang, dan kadang hemoptisis. Penyebabnya dapat berupa infeksi berulang, obstruksi bronkus, gangguan imun, atau kondisi seperti cystic fibrosis.
Perbedaan dengan TB terletak pada pola klinis dan radiologis. Pada bronkiektasis, CT scan menunjukkan dilatasi bronkus (signet ring sign), penebalan dinding bronkus, dan distribusi segmental atau difus. Tidak ditemukan bukti infeksi Mtb pada pemeriksaan mikrobiologis.
Selain itu, TB lebih sering menunjukkan infiltrat apikal, kavitas dengan dinding tipis, dan gejala sistemik yang lebih dominan seperti keringat malam serta penurunan berat badan signifikan.[7]
Pneumonia Jamur
Pneumonia jamur merupakan infeksi paru akibat jamur seperti Argillus, Histoplasma, atau Cryptococcus, dan sering terjadi pada pasien imunokompromais misalnya HIV, dan penggunaan steroid jangka panjang. Gejalanya mirip dengan TB yaitu batuk kronis, demam, sesak, dan dapat ditemukan lesi kavitas atau nodul pada pencitraan.
Perbedaan dengan TB terletak pada faktor risiko imunodefisiensi yang jelas dan hasil pemeriksaan mikrobiologis. Pemeriksaan sputum atau bronchoalveolar lavage dapat menunjukkan elemen jamur, kultur jamur positif, atau biomarker seperti galaktomanan. Selain itu, pneumonia jamur tidak membaik dengan pemberian obat antituberkulosis (OAT).[8]
Kanker Paru
Kanker paru, terutama non-small cell lung cancer (NSCLC), merupakan keganasan paru yang sering menyerupai TB karena dapat menimbulkan batuk kronis, hemoptisis, penurunan berat badan, dan lesi kavitas pada rontgen toraks. Faktor risiko utama adalah merokok, paparan karsinogen, dan usia lanjut. Secara radiologis, kanker paru dapat tampak sebagai massa padat soliter, nodul dengan batas tidak teratur, atau lesi kavitas berdinding tebal.
Perbedaan utama dengan TB adalah tidak ditemukannya bukti infeksi Mycobacterium tuberculosis pada pemeriksaan dahak. CT scan biasanya menunjukkan massa solid dengan pembesaran kelenjar getah bening mediastinum. Diagnosis pasti ditegakkan melalui bronkoskopi atau biopsi jaringan dengan pemeriksaan histopatologi.[9]
Abses Paru
Abses paru adalah infeksi nekrotik paru yang menyebabkan pembentukan kavitas berisi pus. Kondisi ini paling sering terjadi akibat aspirasi, terutama pada pasien dengan gangguan kesadaran, alkoholisme, atau penyakit periodontal. Gejalanya meliputi demam tinggi, batuk dengan sputum berbau busuk, dan kadang hemoptisis.
Pada pencitraan, abses paru biasanya tampak sebagai kavitas berdinding tebal dengan air-fluid level yang jelas. Perbedaan utama dengan tuberkulosis adalah perjalanan penyakit yang lebih akut dan gejala sistemik yang lebih berat dalam waktu singkat. Kultur sputum sering menunjukkan bakteri anaerob atau aerob tertentu. Respon terhadap antibiotik spektrum luas biasanya baik.[10]
Pemeriksaan Penunjang
Kecurigaan klinis terhadap TB aktif harus selalu ditindaklanjuti dengan pemeriksaan penunjang, terutama mikrobiologis. Kultur sputum dan pemeriksaan apusan basil tahan asam (BTA) merupakan metode konvensional yang paling luas digunakan dalam diagnosis TB. Pemeriksaan utama untuk mendeteksi TB di Indonesia adalah pemeriksaan bakteriologis menggunakan Tes Cepat Molekuler (TCM).[2,3]
Secara ideal, penegakkan diagnosis dilakukan melalui kombinasi berbagai metode, meliputi pemeriksaan radiologi, uji mikrobiologi, metode molekuler, biomarker serta penilaian respon imun melalui tes provokatif.[3]
Pemeriksaan Ziehl-Neelsen
Pada pasien dengan kecurigaan TB paru, pemeriksaan sputum untuk BTA (basil tahan asam) dan kultur merupakan langkah diagnostik utama. Sampel sputum sebaiknya dikumpulkan pada pagi hari selama tiga hari berturut-turut karena konsentrasi organisme patogen biasanya lebih tinggi pada pagi hari.
Pada pasien rawat inap, pengambilan sputum dapat dilakukan setiap 8 jam. Pada anak-anak, aspirasi lambung pagi hari dapat menjadi alternatif karena anak sering menelan dahak.
Jika pasien tidak dapat mengeluarkan sputum secara spontan, dapat dilakukan induksi sputum menggunakan larutan salin hipertonik. Bila upaya ini tetap tidak berhasil, prosedur bronkoskopi serat optik dengan bronchoalveolar lavage (BAL), dan bila perlu biopsi transbronkial, dapat dilakukan untuk memperoleh sampel.[5]
Pewarnaan Ziehl-Neelsen merupakan metode sederhana untuk mendeteksi BTA dan dapt diselesaikan dalam waktu sekitar 10 menit. Sensitivitas pemeriksaan BTA berkisar antara 34-80%. Variabilitas ini dipengaruhi sifat TB yang sering paucibacillary atau jumlah organisme patogen sedikit serta ketidakmampuan Sebagian pasien menghasilkan sputum dalam dan adekuat.[3,5]
Beberapa faktor yang dapat meningkatkan sensitivitas pemeriksaan antara lain: penggunaan pewarna fluorokrom, teknik konsentrasi spesimen, volume sputum ≥5 mL, induksi sputum atau bronkoskopi untuk memperoleh spesimen respiratorik, dan bilasan lambung (gastric lavage) terutama pada anak-anak.[3]
Kultur Sputum
Baku emas dalam diagnosis tuberkulosis aktif adalah konfirmasi melalui pemeriksaan kultur, dengan sensitivitas 80-93% dan spesifisitas sekitar 93%. Namun, dalam praktik klinis, konfirmasi ini sulit diperoleh karena kesulitan mendapatkan spesimen sputum, cairan tubuh, atau jaringan yang memadai, jumlah organisme patogen yang sedikit (paucibacillary), serta pertumbuhan Mtb yang lambat yaitu sekitar 3-8 minggu.
Media cair (broth media) memungkinkan deteksi pertumbuhan dalam waktu sekitar 2 minggu, sedangkan media padat dapat memerlukan hingga 8 minggu sebelum koloni tampak secara visual. Isolat TB yang tumbuh pada media cair dapat segera menjalani uji kepekaan obat (drug susceptibility testing/DST).[3,5]
Saat ini tersedia sistem kultur cair generasi baru berbasis indikator fluoresen (non-radioaktif). Prinsipnya adalah indikator fluoresen terhambat oleh oksigen, Ketika mikobakteri tumbuh dan menggunakan oksigen dalam tabung, hambatan berkurang dan tabung mulai berfluoresensi, menandakan adanya pertumbuhan bakteri.[5]
Tes Cepat Molekuler (TCM)
Pemeriksaan utama untuk mendeteksi TB di Indonesia adalah pemeriksaan bakteriologis menggunakan tes cepat molekuler (TCM). Metode ini disebut juga dengan Gene Xpert MTB/RIF Assay yang menggunakan amplifikasi polymerase chain reaction (PCR) real-time multiplex.[2,3]
Tes ini dapat mendeteksi DNA Mtb serta mutasi gen yang berkaitan dengan resistensi rifampicin secara langsung dari spesimen klinis dalam waktu ±2 jam. Sensitivitas TCM sekitar 70-77%, dan meningkat hingga ±90% bila dilakukan pada tiga spesimen sputum berturut-turut, dengan spesifisitas sekitar 98%. Sementara sensitivitas deteksi resistensi rifampicin 96% dengan spesifisitas 98%.[3,11]
TCM digunakan untuk mendiagnosis TB paru maupun ekstraparu, baik kasus baru maupun pasien dengan riwayat pengobatan sebelumnya, dan dapat digunakan pada semua kelompok usia termasuk pada pasien orang dengan HIV (ODHIV).
Pada terduga TB paru, pemeriksaan TCM dilakukan menggunakan spesimen dahak, sementara pada terduga TB ekstraparu digunakan spesimen non-dahak sesuai lokasi infeksi. Jumlah dahak yang dikumpulkan adalah dua spesimen (sewaktu-sewaktu, sewaktu-pagi, atau pagi-sewaktu) dengan jarak sekitar 1 jam antara pengambilan pertama dan kedua).
Standar kualitas dahak yang digunakan adalah dahak dengan volume 1-4 mL dengan karakter mukopurulen. Apabila fasilitas pelayanan kesehatan belum memiliki TCM, tenaga kesehatan harus merujuk pasien terduga TB atau spesimen dahaknya ke fasilitas yang memiliki layanan TCM.[2]
Pemeriksaan Radiologis
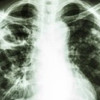
Rontgen toraks konvensional tetap menjadi modalitas awal untuk skrining dan evaluasi diagnosis TB. Pemeriksaan lanjutan seperti CT-scan, MRI, dan PET-CT digunakan bila diperlukan untuk menilai keterlibatan anatomi secara lebih rinci, terutama pada kasus TB aktif atau dugaan TB ekstraparu.[3]
Pemeriksaan rontgen toraks sebaiknya dilakukan dalam proyeksi posteroanterior (PA) dan lateral. Selain itu, proyeksi apikal lordotik dapat membantu visualisasi lobus atas secara lebih jelas, sehingga meningkatkan sensitivitas deteksi lesi apikal, terutama pada kasus penyakit laten. Rontgen toraks juga bermanfaat untuk menyingkirkan diagnosis banding.
Namun, membedakan TB aktif dari penyakit inaktif berdasarkan rontgen toraks sering kali sulit, terutama bila sudah terdapat perubahan patologis. Pada rontgen toraks, TB dapat tampak sebagai infiltrat bercak (patchy) atau nodular. Meskipun dapat mengenai seluruh bagian paru, lobus atas paling sering terlibat.
Beberapa pola khas yang dapat ditemukan meliputi pembentukan kavitas yang menandakan infeksi lanjut dengan beban organisme patogen tinggi, infiltrat bulat nonkalsifikasi yang dapat menyerupai karsinoma paru, nodul kalsifikasi homogen berukuran 5-20 mm (tuberkuloma) yang umumnya mencerminkan infeksi lama, serta pola milier yang ditandai oleh banyak nodul kecil di seluruh lapang paru.[3,5]
CT-scan umumnya memiliki sensitivitas yang lebih tinggi dibandingkan rontgen toraks dalam menegakkan diagnosis TB. Selain itu, beberapa laporan menunjukkan bahwa FDG PET-CT berpotensi membantu dalam menilai respons terapi, meskipun penggunaannya belum menjadi standar rutin.[3]
Uji Tuberkulin
Uji tuberkulin atau disebut tes Mantoux atau tuberculin skin test (TST) dilakukan dengan menyuntikkan 0,1 mL purified protein derivative (PPD) tuberculin ke permukaan bagian dalam lengan bawah. Penyuntikkan menggunakan spuit tuberculin dengan posisi bevel jarum menghadap ke atas. TST diberikan secara intradermal (ke dalam lapisan dermis kulit).[5]
Uji tuberkulin sering memberikan hasil negatif palsu pada individu yang diperiksa dalam beberapa minggu pertama setelah terinfeksi TB atau pada pasien dengan gangguan imunitas. Hasil negatif palsu juga dapat timbul akibat kesalahan teknik penyuntikkan intradermal maupun kekeliruan dalam interpretasi reaksi kulit.
Sebaliknya, hasil positif palsu pada uji tuberkulin dapat terjadi akibat interpretasi yang keliru, riwayat vaksinasi Bacillus Calmette-Guerin (BCG), atau paparan sebelumnya terhadap mikobakteria non-tuberkulosis. Dua factor terakhir menjadi tantangan di wilayah dengan prevalensi TB tinggi, di mana vaksinasi BCG pada anak dilakukan secara luas.
Kelompok berisiko yang sebaiknya menjalani skrining uji tuberkulin meliputi individu pada usia ekstrem (anak kecil dan lansia), orang yang tinggal dengan ODHIV (PLHIV/person living with HIV), serta pasien yang mendapat terapi imunosupresif.[3]
Interferon-Gamma Release Assays (IGRA)
IGRA adalah pemeriksaan darah dengan mencampurkan sampel darah pasien dengan peptida yang meniru antigen spesifik dari bakteri tuberkulosis, serta dengan bahan kontrol. Antigen yang digunakan dipilih karena terdapat pada kompleks Mtb (termasuk M. bovis), namun tidak ditemukan pada vaksin BCG maupun sebagian besar mikobakteri non-tuberkulosis, sehingga meningkatkan spesifisitas pemeriksaan.[3,12]
Pada sebagian besar individu yang terinfeksi TB, respon imun spesifik akan berkembang dalam waktu sekitar 6-8 minggu setelah paparan. Sel darah putih tertentu yang telah tersensitisasi akan bereaksi terhadap antigen tersebut dengan melepaskan interferon-gamma (IFN-γ). Pemeriksaan IGRA kemudian mengukur kadar IFN-γ yang dilepaskan sebagai indikator adanya infeksi TB.[12]
Keterbatasan IGRA:
Pada pasien dengan koinfeksi HIV, IGRA umumnya menunjukkan sensitivitas yang lebih baik dibandingkan dengan TST konvensional. Namun, hasil negatif palsu tetap dapat terjadi pada individu dengan imunosupresi berat.
Selain itu, ketidakakuratan teknis dalam pemrosesan sampel darah juga dapat menyebabkan hasil negatif palsu. Hasil IGRA yang tidak dapat ditentukan (indeterminate) lebih sering ditemukan pada anak usia <5 tahun serta pada ODHIV dengan jumlah limfosit CD4+ rendah (<200 sel/µL).
Baik TST maupun IGRA tidak mampu membedakan TB laten dari TB aktif, serta tidak dapat memprediksi individu mana yang akan mengalami progresi dari infeksi laten menjadi penyakit aktif. Sehingga sebelum memulai terapi TPT, klinisi harus menyingkirkan kemungkinan TB aktif untuk mencegah terjadinya resistensi obat dan luaran terapi yang tidak adekuat.
Selain itu, pasien yang telah negatif dari infeksi TB dapat tetap menunjukkan hasil positif pada TST maupun IGRA. Sebaliknya, pasien dengan riwayat lama TB laten yang tidak diobati dapat memberikan hasil negatif palsu.[3]
Penulisan pertama oleh: dr. DrRiawati MMedPH